در دنیای آسیبهای ورزشی، تشخیص بهموقع و دقیق علائم پارگی رباط صلیبی زانو نقش بسیار حیاتی در روند درمان و بازگشت به فعالیتهای روزمره و ورزشی دارد.
از صدای «پُپ» لحظه آسیب تا تورم سریع و احساس ناپایداری زانو، علائم پارگی رباط صلیبی میتوانند طیفی از نشانههای واضح تا مبهم را شامل شوند که درک درست هر یک کمک میکند پزشک و بیمار بهترین تصمیم درمانی را اتخاذ کنند.
در این مقاله، قصد داریم به بررسی جامع و کاربردی علائم پارگی رباط صلیبی بپردازیم تا شما بتوانید در مراحل اولیه، نشانههای این آسیب را تشخیص داده و برای معاینات تخصصی اقدام نمایید.
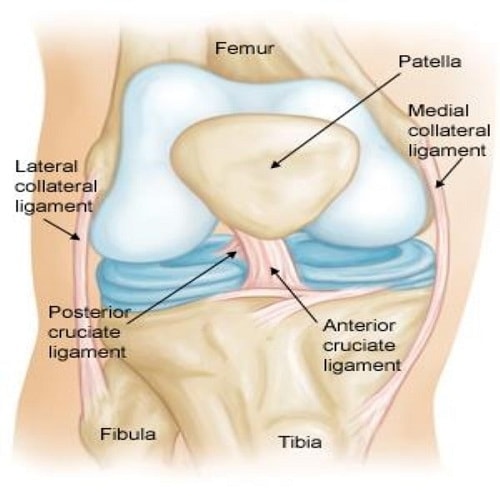
۴ رباط اصلی زانو که شامل دو رباط جانبی و دو رباط صلیبی است، از مفصل درشت نئی ران محافظت می کنند.
رباط های صلیبی در فضای بین دو کندیل استخوان ران قرار می گیرند. رباط صلیبی قدامی (ACL) از کندیل خارجی استخوان ران شروع شده و روی سطح قدامی درشت نی (نزدیک منیسک داخلی) می چسبد.
این رباط مهارکننده اولیه جا به جایی جلویی درشت نی نسبت به ران می باشد همچنین از چرخش داخلی درشت نی نسبت به ران جلوگیری می کند. آسیب ACL شایع ترین علت همارتروز زانو (مفصل خونی) می باشد.
رباط صلیبی خلفی (PCL) از کندیل داخلی استخوان ران شروع شده و به روی سطح خلفی درشت نی ( در پشت و زیر منیسک ها) می چسبد. این رباط از جابه جایی عقبی درشت نی نسبت به ران جلوگیری می کند و همچنین مانع از چرخش خارجی بیش از درشت نی می گردد.
معمولا هنگامی که PCL پاره می شود، غلاف سینوویال آن سالم می ماند و همارتروز اغلب به وجود نمیاد. هنگامی که زانو در حالت بازشدن است ACL در جای خود محکم و کشیده می شود و برعکس در فلکشن کامل زانو، رباط PCL در جای خود محکم و کشیده می شود. در حالت نیمه خم هر دو رباط آزاد می باشند.
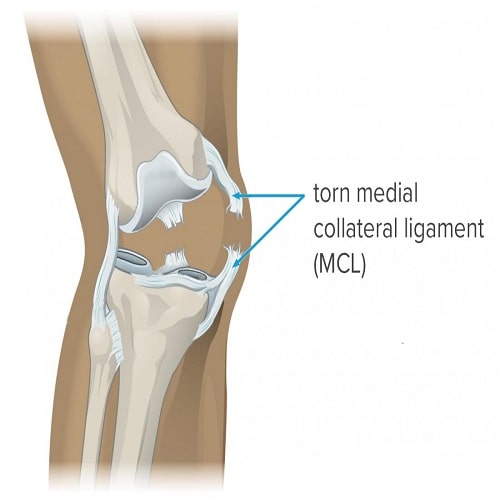
رباط طرفی داخلی (MCL) در برابر فشارهای خارجی (والگوس) در زانو مقاومت ایجاد می کند. این رباط به دو بخش سطحی و عمقی تقسیم می شود که بخش سطحی ان مهارکننده اصلی نیروی والگوس است.
این رباط از کندیل داخلی ران شروع شده و به قسمت فوقانی داخلی درشت نی می چسبد. بخش سطحی MCL هنگام تاشدن زانو کمی به سمت خلفی لیز می خورد، رشته های قدامی آن در تمامی وضعیت های زانو سفت و محکم هستند ولی رشته های خلفی آن با تاشدن شل می شوند.، بخش عمقی رباط که به آن رباط کرونری می گویند به منیسک داخلی متصل است.
رباط طرفی خارجی (LCL) از اپی کندیل خارجی ران شروع شده و به سر استخوان نازک نی می چسبد. این رباط به منیسک خارجی متصل نیست و ۷۰ درصد از مقاومت زانو در مقابل فشارهای واروس یا داخلی توسط این رباط ایجاد می شود.
شایع ترین رباط زانو که در ورزشکاران آسیب می بیند، رباط صلیبی قدامی یا ACL است.
علل آسیب رباط صلیبی قدامی یا رباط ACL
ضربه مستقیم به قسمت عقبی ساق پا که استخوان درشت نی به سمت جلو رانده شود.
پس از پارگی MCL و LCL (رباط های جانبی) ناشی از نیروهای والگوس (ضربه از خارج) و واروس (ضربه از داخل)، اگر ضربه شدید باشد، ACL آسیب می بیند.
به علت چرخش داخلی شدید درشت نی نسبت به ران
بازشدن بیش از حد زانو و قطع شدن ACL توسط سقف حفره بین کندیلی ران
تاشدن بیش از حد زانو همراه با انقباض شدید و همزمان عضله چهارسرران
علائم پارگی رباط صلیبی زانو
علائم حاد (شروعی)
صدای “پُپ” یا “تق” (Pop) در لحظه آسیب
بسیاری از بیماران دقیقاً لحظه پارگی را با صدای واضح یا احساس ناگهانی شبیه ترکیدن چیزی درون زانو توصیف میکنند.درد شدید و آنی
درد معمولاً فوراً و شدید شروع میشود و به سرعت با التهاب و تورم افزایش مییابد.تورم سریع (Hemarthrosis)
در عرض ۲–۴ ساعت پس از صدمات حاد، تجمع خون در داخل کیسه مفصلی زانو باعث تورم قابل توجه میشود.
علائم زیرحاد و مزمن
ناتوانی در تحمل وزن یا احساس ناپایداری
بیمار ممکن است احساس “خالی کردن زانو” یا “لغزش” در حین تحمل وزن و راه رفتن داشته باشد.کاهش دامنه حرکتی (ROM)
تجمع مایع مفصلی و اسپاسم ماهیچههای اطراف زانو (به ویژه رباط چهارتایی) منجر به محدودیت در خم و راست کردن کامل زانو میشود.درد مبهم در فعالیتهای پیچشی یا سرعتی
هنگام دویدن با تغییر جهت ناگهانی یا پریدن، درد و ناپایداری مجدداً تکرار میشود
تفاوت پارگی و کشیدگی رباط زانو
کشیدگی (Sprain): رباط کشیده و تارهایش کمی آسیب میبینند، درد و تورم خفیف تا متوسط، توانایی راه رفتن وجود دارد و معمولاً با استراحت و فیزیوتراپی طی ۲–۸ هفته خوب میشود.
پارگی (Tear): رباط از هم گسسته است (جزئی یا کامل)، درد و تورم شدید، احساس ناپایداری یا «خالی شدن» زانو، اغلب نیاز به جراحی یا وقت طولانیتری برای توانبخشی (۳–۱۲ ماه) دارد.
تست پارگی رباط صلیبی قدامی زانو
در معاینه بالینی برای تشخیص پارگی رباط صلیبی قدامی (ACL)، چند تست ویژه وجود دارد که هر یک حساسیت و ویژگیهای متفاوتی دارند. در ادامه نام و روش انجام هر کدام را توضیح میدهم:
۱٫ تست لاچمن (Lachman Test)
روش انجام: بیمار به پشت دراز میکشد، زانو حدود ۲۰–۳۰ درجه خم شده و ران با یک دست ثابت میشود. دست دیگر کف دست را زیر قسمت پروگزیمال تیبیا (ساق) قرار میدهد و به آرامی آن را به سمت جلو میکشد.
تفسیر مثبت: جابجایی بیش از ۶–۸ میلیمتر یا نرمی و انتهای “خالی” (soft or mushy end-feel) نسبت به سمت سالم.
مزایا: یکی از حساسترین تستها برای پارگی کامل ACL؛ در فاز تحتحاد هم مثبت میشود.
۲٫ تست دراور قدامی (Anterior Drawer Test)
روش انجام: بیمار به پشت دراز کشیده، زانو ۹۰ درجه خم میشود و کف پا روی تخت است. معاینهگر با دو دست پشت ساق را میکشد و به جلو هل میدهد.
تفسیر مثبت: جابجایی تیبیا به جلو بیش از ۱۰ میلیمتر نسبت به سمت مقابل.
محدودیتها: تورم شدید یا اسپاسم عضلانی ممکن است نتایج را مخدوش کند؛ حساسیت کمتر از تست لاچمن.
۳٫ تست پیچش یا پِیوت شیفت (Pivot Shift Test)
روش انجام: بیمار به پشت دراز میکشد، زانو صاف است. معاینهگر یک دست را روی خارجی فمور و دست دیگر را روی داخلی ساق میگذارد. همزمان والگوس (valgus) به زانو و چرخش داخلی ساق اعمال میکند و زانو را به آرامی از خم به راست هدایت میکند.
تفسیر مثبت: در حوالی ۳۰–۴۰ درجه خمشدن، ساق ناگهان به جلو میلیزد (shift) و حس “ریباند” (reduction) ایجاد میشود. نشانه عدم ثبات پیچشی زانو در اثر پارگی ACL.
مزایا: ارزیابی ثبات پیچشی؛ مثبت در پارگی همراه با آسیبهای جانبی.
نکته کلی: هیچ تستی به تنهایی ۱۰۰٪ قطعی نیست؛ ترکیب معاینه بالینی (بهویژه تست لاچمن و Pivot Shift) همراه با تصویربرداری (MRI) بهترین دقت تشخیصی را دارد.
تاک جامپ (Tuck Jump) چیست؟
تاک جامپ یک تمرین پلایومتریک و تست ارزیابی عملکردی است که شامل پرش عمودی با جمع کردن زانوها به سمت سینه در هوا و سپس فرود کنترلشده میشود. این حرکت برای افزایش توان انفجاری، هماهنگی عضلانی و بهبود چابکی استفاده میشود.
کاربردهای تاک جامپ در ارزیابی
تاک جامپ علاوه بر اینکه یک تمرین موثر است، به عنوان یک تست ارزیابی عملکردی در موارد زیر کاربرد دارد:
ارزیابی قدرت و توان انفجاری پاها
بررسی میزان ارتفاع پرش و توانایی فرد در تولید نیروی سریع. مورد استفاده در سنجش عملکرد ورزشکاران در رشتههایی مثل بسکتبال، فوتبال و دوومیدانی.
بررسی کنترل عصبی-عضلانی و تعادل در حین پرش و فرود
ارزیابی کیفیت کنترل بدن هنگام فرود (کاهش خطر آسیبهای زانو و مچ پا).
نشاندهنده هماهنگی بین عضلات مرکزی (core) و عضلات پایینتنه.
تست خطر آسیب رباط صلیبی قدامی زانو)
در ورزشکاران، نحوه فرود در تاک جامپ میتواند نشان دهد که آیا فرد در معرض آسیب ACL قرار دارد یا خیر.
اگر زانوها بیش از حد به داخل جمع شوند (knee valgus)، ریسک آسیب بالاتر است.
ارزیابی استقامت پلایومتریک و خستگی عضلانی
مشاهده کیفیت تکرارهای متعدد تاک جامپ میتواند توانایی حفظ عملکرد در شرایط خستگی را نشان دهد.
نحوه اجرای صحیح تاک جامپ
شروع در وضعیت ایستاده: پاها به اندازه عرض شانه باز، نگاه به جلو، ستون فقرات صاف.
پرش انفجاری: با فشار از طریق کف پاها، به سمت بالا بپرید و زانوها را تا حد امکان به سمت سینه جمع کنید.
کنترل فرود: با فرود روی پنجه پاها، زانوها را کمی خم کنید تا ضربه را جذب کنید و از آسیب جلوگیری شود.
تکرار با ریتم مناسب: بسته به هدف تمرینی یا ارزیابی، تاک جامپ میتواند به صورت تکپرش یا چندتایی انجام شود.
جمعبندی تاک جامپ هم یک تمرین پلایومتریک برای افزایش قدرت انفجاری است و هم یک تست ارزیابی عملکردی برای بررسی توان عضلانی، تعادل، کنترل عصبی-عضلانی و ریسک آسیب ACL. این حرکت بهویژه در ورزشکاران رشتههای سرعتی و قدرتی مورد استفاده قرار میگیرد.
نحوه جراحی رباط صلیبی قدامی زانو
گرافت رباط صلیبی قدامی زانو
گرافت در جراحی بازسازی رباط صلیبی قدامی (ACL) به بافتی گفته میشود که به جای رباط پاره شده قرار میگیرد تا زانو را پایدار کند. این بافت معمولاً از تاندونهای دیگر قسمتهای بدن بیمار (اتوگرافت) یا از اهداکنندگان (آلوگرافت) گرفته میشود.
چرا به گرافت نیاز داریم؟
رباط صلیبی قدامی یک نوار بافتی محکم در داخل زانو است که از حرکت بیش از حد رو به جلو ساق پا جلوگیری میکند. پارگی این رباط معمولاً در اثر پیچ خوردن ناگهانی زانو اتفاق میافتد و میتواند منجر به ناپایداری زانو، درد و محدودیت حرکتی شود.
جراحی بازسازی ACL با استفاده از گرافت، روشی موثر برای ترمیم این آسیب و بازگرداندن عملکرد طبیعی زانو است.
انواع گرافت
* اتوگرافت: رایجترین نوع گرافت است و از تاندونهای خود بیمار گرفته میشود. رایجترین اتوگرافتها شامل تاندون کشکک، تاندون همسترینگ و تاندون چهارسر ران هستند.
* آلوگرافت: از تاندون اهداکنندگان تهیه میشود و معمولاً زمانی استفاده میشود که بیمار قادر به اهدای اتوگرافت نباشد.
مزایای استفاده از گرافت
* بازگرداندن پایداری زانو: گرافت به عنوان جایگزینی برای رباط پاره شده عمل کرده و پایداری زانو را بهبود میبخشد.
* کاهش درد: با ترمیم رباط، درد ناشی از ناپایداری زانو کاهش مییابد.
* بهبود عملکرد: پس از بهبودی کامل، بیمار میتواند به فعالیتهای ورزشی و روزمره خود بازگردد.
عوارض احتمالی
مانند هر جراحی دیگری، بازسازی ACL نیز ممکن است با عوارضی همراه باشد، از جمله:
* عفونت
* لخته شدن خون
* آسیب به عصب
* شل شدن گرافت
* درد مزمن
مراقبتهای بعد از عمل
پس از جراحی، بیمار باید به مدت چند هفته از عصا استفاده کند و تمرینات فیزیوتراپی را انجام دهد تا زانو به تدریج بهبود یابد.
مراحل توانبخشی پس از بازسازی رباط صلیبی قدامی زانو یا ACL
پیاده سازی مدل تست بازگشت به بازی پس از بازسازی ACL
بازگشت به فعالیت(Return-to-Activity): پیشرفت با توانبخشی غیر اختصاصی
بازگشت به ورزش(Return-to-Sport): پیشرفت با توانبخشی اختصاصی ورزشی
بازگشت به بازی(Return-to-Play): پیشرفت به سمت تمرینات تیمی بدون محدودیت
بازگشت به مسابقه(Return-to-Competition): اولین حضور در مسابقه رقابتی